|
(Окончание)
Обсуждение
Инсулинорезистентность определяется как недостаточный ответ тканей-мишеней на инсулин. Это может приводить к компенсаторному увеличению секреции инсулина поджелудочной железой (гиперинсулинемии), что первоначально поддерживает нормогликемию. При прогрессировании инсулинорезистентности развивается неспособность 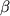 -клеток к компенсации, чтоприводит к повышению уровня глюкозы, нарушению толерантности к глюкозе и сахарному диабету [3]. -клеток к компенсации, чтоприводит к повышению уровня глюкозы, нарушению толерантности к глюкозе и сахарному диабету [3].
A.Dunaif [12] показала, что у 20% женщин с СПКЯ и ожирением наблюдается нарушение толерантности к глюкозе или диабет II типа, согласно критериям, что значительно превышает уровень этих нарушений в популяции женщин того же возраста (5,3%, по данным Национальной диабетической ассоциации). В проведенном нами исследовании 42,5% женщин с хронической ановуляцией и гиперандрогенией имели нарушение толерантности к глюкозе. Столь высокий процент объясняется, по-видимому, особенностью наблюдавшейся группы пациенток. Большинство женщин, обратившихся за консультацией в центр, длительно, на протяжении от 6 мес до 7 лет, принимали различные виды гормональной терапии с целью регуляции менструального цикла или лечения бесплодия. Очевидно, что некоторые из гормональных препаратов (например, оральные контрацептивы, глюкокортикоиды) могли вызвать снижение толерантности к глюкозе у обследованных больных.
Обращает на себя внимание достоверно более высокий, хотя и в пределах нормы, уровень инсулина в плазме крови и большая частота гиперинсулинемии у женщин с нарушенной толерантностью к глюкозе. Это свидетельствует о наличии инсулинорезистентности и компенсаторном повышении активности 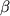 -клеток поджелудочной железы у данной группы пациенток. -клеток поджелудочной железы у данной группы пациенток.
Известно, что у 40-70% женщин с СПКЯ наблюдается избыточная масса тела [4, 14]. Ожирение обычно ассоциируется с инсулинорезистентностью. В этой связи особый интерес представляет факт обнаружения корреляции между повышенной секрецией андрогенов и инсулинорезистентностью у женщин с ановуляцией и нормальной массой тела [4, 8]. Согласно нашим данным, достоверных различий между двумя группами пациенток по ИМТ не выявлено. Фактически 8 из 17 женщин с нарушенной толерантностью к глюкозе имели нормальную массу тела. Очевидно, что не столько ожирение само по себе, сколько характер распределения жировой ткани играет основную роль в формировании инсулинорезистентности.
Ожирение по мужскому типу (центральное, висцеральное ожирение) характеризуется накоплением жира в передней стенке живота и мезентерии внутренних органов. Этот жир более чувствителен к катехоламинам, менее чувствителен к инсулину и имеет более высокую активность липопротеидовой липазы, что способствует его быстрому липолизу. Такое распределение жира ассоциируется с гиперинсулинемией, нарушением толерантности к глюкозе, диабетом и повышением уровня андрогенов вследствие снижения уровня секс-стероидсвязывающего глобулина [14]. Согласно рекомендациям ВОЗ, отношение ОТ/ОБ у женщин более 0,83 позволяет говорить о центральном типе распределения подкожной жировой клетчатки [9].
Проведенное исследование выявило достоверно более высокое отношение ОТ/ОБ у женщин с нарушенной толерантностью к глюкозе по сравнению с группой пациенток с нормальным глюкозотолерантным тестом. Мы полагаем, что определение отношения ОТ/ОБ должно стать обязательным при обследовании пациенток с хронической ановуляцией и гиперандрогенией. Выявление центрального типа распределения жировой ткани может служить прогностическим критерием для возможного нарушения толерантности к глюкозе и требует проведения соответствующего обследования (определение гликемического профиля, тест на толерантность к глюкозе).
Согласно сообщениям ряда авторов, имеется обратная корреляция между уровнем инсулина и ДГА-С, снижение уровня ДГА-С в ответ на гиперинсулинемию, отсутствие инсулинорезистентности у женщин с надпочечниковой гиперандрогенией [15, 16]. В нашем исследовании это положение не подтвердилось. Более того, обращает на себя внимание достоверно более высокие (хотя и в пределах нормы) показатели ДГА-С и кортизола у пациенток с нарушенной толерантностью к глюкозе.
Нельзя не учитывать, что у многих пациенток с хронической ановуляцией и гиперандрогенией выявляется нарушение жирового обмена. Для ожирения характерны повышенный клиренс кортизола и усиление функции надпочечников, ведущее к увеличению продукции андрогенов. Можно найти тесное сходство между висцеральным типом ожирения и синдромом Кушинга: оба состояния характеризуются гиперкортизолемией и избыточным развитием висцеральной жировой клетчатки, а также схожими метаболическими нарушениями - инсулинорезистентностью и нарушением толерантности к глюкозе [17]. Возможно, умеренное ожирение и центральное распределение жировой ткани, выявленные у пациенток 2-й группы, ответственны за повышение уровня кортизола и ДГА-С.
Многие авторы отмечают корреляцию между выраженностью гиперандрогении и инсулинорезистентностью [3, 6, 12]. Анализ корреляционной зависимости не выявил изменений концентрации инсулина и глюкозы в плазме крови при повышении уровня тестостерона, андростендиона и ДГА-С. Возможно, корреляция могла быть выявлена при определении уровня свободных фракций андрогенов.
Заключение
Мы полагаем, что с клинической точки зрения полезно рассматривать всех пациенток с хронической ановуляцией и гиперандрогенией как женщин с потенциальной инсулинорезистентностью. Следует включить определение типа распределения жировой ткани и проведение теста на толерантность к глюкозе в число обязательных исследований для этой группы больных. Необходимо обратить внимание женщин с хронической ановуляцией и гиперандрогенией на высокий риск развития у них гестационного сахарного диабета и инсулиннезависимого сахарного диабета.
Перспективным является изучение влияния метаболических нарушений на результаты лечения бесплодия у пациенток с хронической ановуляцией и гиперандрогенией, а также влияния применяемой у них гормональной терапии на степень и выраженность самих метаболических нарушений. Безусловный практический интерес может представлять исследование возможности применения препаратов, повышающих чувствительность к инсулину, у пациенток с нарушением репродуктивной функции вследствие хронической ановуляции и гиперандрогении.
1. Сметник В.П., Тумилович Л.Г. Неоперативная гинекология. М 1995; 161-165.
2. Hyperandrogenic Chronic Anovulation. Technical Bulletin ACOG N202, February, 1995; 1-7.
3. Lergo R. Hyperandrogenism and hyperinsulinemia. In ed. by J.J. Sciarra, 1997; 5: 29: 1-12.
4. Poretsky L. et al. The gonadotropic function of insulin. Endocr Rev 1987; 8: 2: 132-141.
5. Хейфец С.Н., Иванов Е.Г. Диагностика гиперандрогенных состояний у женщин. Акуш и гинек 1995; 1: 12-14.
6. Speroff L., Glass R.H., Kase N.G. Clinical Gynecologic Endocrinology and Infertility. 5th ed., Williams & Wilkins 1994.
7. Nobels F. et al. Puberty and PCOS. Fertil Steril 1992; 58: 4: 655-665.
8. Dale P. Body weight, hyperunsuliemia and gonadotropin level in PCOS. Fertil Steril 1992; 58: 3: 487-491.
9. Избыточная масса тела и распределение жировой ткани в организме. Атлас. М 1996; 7.
10. Franks S. Ultrasound diagnosis of PCO. In , Mayo Clinic, Rochester, April 1996.
11. Балаболкин М.И. Эндокринология. М 1989; 263.
12. Dunaif A. Diabetes mellitus and PCOS. In ed. by Dunaif A. et al. Blackwell Scientific Publication, 1992; 347.
13. Гаспаров A.С., Кулаков В.И., Богданова Е.А. Особенности клинического течения и эффективность лечения болезни поликистозных яичников в подростковом и репродуктивном возрасте. Пробл репрод 1995; 4: 19-21.
14. Kirscner M. et al. Androgen-Estrogen in Obese women. J Clin Endocrin and Metab 1990; 70: 2: 473-479.
15. Nestler J. et al. Effect of insulin on steroidogenesis iv vivo. In ed. by Dunaif A. et al. Blackwell Scientific Publication, 1992; 265-278.
16. Kitabchi A. et al. The role of Testosteron and DHA on insulin resistance and sensitivity in hyperandrogenic females. In ed. by Dunaif A. et al. Blackwell Scientific Publication, 1992; 289-306.
17. Kopelman P.G. et al. Obesity, non-insulin-dependent diabetes mellitus and the metabolic syndrome. Brit Med Bull 1997; 53: 2: 322-340.
Написать комментарий
| 
