|
М.И. Давыдов, М.Д. Тер-Ованесов Российский онкологический научный центр им. Н.Н. Блохина РАМН, Москва
В начало
(Продолжение)
Следует отметить, что для различных локализаций первичной опухоли в желудке соответствуют различные этапы метастазирования, что подтверждено проспективными исследованиями по выживаемости групп пациентов при поражении различных групп лимфатических узлов.
На основании классификации и с учетом исследований по результатам выживаемости (M. Sasako и соавт., 1995; T. Aiko и соавт., 1998) вовлечение лимфатических коллекторов N1-2 рассматривается как регионарное метастазирование, тогда как вовлечение N3-4 - как отдаленное метастазирование (M1 Lym).
Различные варианты лимфодиссекции нашли свое отражение в классификации объема операций: вариант лимфодиссекции определяется на основании последнего удаляемого этапа метастазирования (табл. 2).
| Таблица 2. Тип хирургического вмешательства на основании объема лимфодиссекции |
| Тип вмешательства |
Объем лимфодиссекции |
| N1 |
N2 |
N3 |
N4 |
| Стандартная гастрэктомия D1 |
+ |
+ |
- |
- |
| Стандартная радикальная гастрэктомия (СРГ) D2 |
+ |
+ |
- |
- |
| Расширенная радикальная гастрэктомия D3 |
+ |
+ |
+ |
- |
| Суперрасширенная радикальная гастрэктомия D4 (СРРГ) |
+ |
+ |
+ |
+ |
Следует сделать ремарку, что на сегодняшний день данная классификация степени радикальности выполняемой лимфодиссекции применима лишь для японских и нескольких специализированных европейских и американских клиник, так как в большинстве публикаций лимфодиссекция D2 уже рассматривается как расширенная.
Впервые сравнительный анализ результатов расширения объема лимфодиссекции на ретроспективном материале был выполнен Mine и Majima (1970): авторы исследования отметили некоторое улучшение отдаленных результатов при выполнении расширенной лимфодиссекции, особенно при выявлении лимфогенных метастазов (табл. 3).
| Таблица 3. Результаты 5-летней выживаемости (в %) в зависимости от объема лимфодиссекции |
| Лимфодиссекция |
Метастазы - |
Метастазы+ |
| D0-D1 |
49 |
10 |
| D2-D3 |
53 |
21 |
В подобном исследовании, выполненном Inokuchi, Kodama и соавт. (1981) десятилетием позднее, также отмечено улучшение отдаленных результатов при сравнении расширенных операций D2-D3 со стандартным (ограниченным) объемом лимфодиссекции D0-D1 (табл. 4).
| Таблица 4. Результаты 5-летней выживаемости (в %) в зависимости от объема лимфодиссекции |
| Лимфодиссекция |
Число пациентов |
N- |
N+ |
Общая |
Достоверность |
| D0-D1 |
254 |
73 |
10 |
33 |
p<0,001 |
| D2-D3 |
454 |
81 |
21 |
58 |
По данным одного из ведущих специалистов по вопросам расширенной лимфодиссекции профессора Keiichi Maruyama (1993), к началу 90-х годов отработка методологических приемов выполнения расширенной лимфодиссекции позволила значительно улучшить отдаленные результаты лечения (рис. 2). Несмотря на расширение объема вмешательства и увеличение резектабильности до 95%, отмечено стабильное снижение послеоперационной летальности до 0,4%.
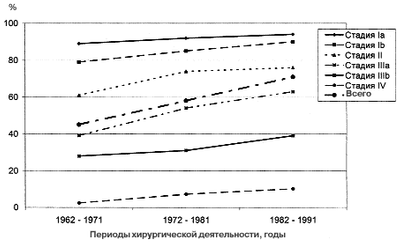 |
|
| Рис. 2. Этапы развития хирургии РЖ (K. Maruyama 1993) |
На ежегодном Конгрессе JRSGC в 1992 г. были проанализированы отдаленные результаты лечения более 61 тыс больных РЖ, получавших хирургическое лечение в 98 институтах страны (K. Sawai и соавт., 1994). Отдаленные результаты проанализированы по стадиям заболевания. Анализ результатов продемонстрировал, что:
- При I стадии без метастазов в лимфатические узлы наиболее хорошие результаты отмечены в группе стандартных и расширенных радикальных гастрэктомий (соответственно по 92,4%), однако также возможно выполнение модифицированной радикальной резекции (88,1%). При выполнении стандартной гастрэктомии отмечена наиболее низкая 5-летняя выживаемость - 74%.
- При II стадии достоверно лучше результаты 5-летней выживаемости отмечены при выполнении стандартной и расширенной радикальной лимфодиссекции (76,8 и 75,9% соответственно), чем при выполнении стандартной и модифицированной гастрэктомий (52,5 и 66,1% соответственно).
- При III стадии более чем двукратное достоверное улучшение 5-летней выживаемости отмечено после стандартных и расширенных радикальных операций (45,7 и 47,7% соответственно), чем после стандартных операций (24,6%),
- При III стадии наиболее хорошие отдаленные результаты отмечены после выполнения СРРГ. Наиболее четкими показаниями к выполнению СРРГ являются:
1) инвазия серозной оболочки,
2) метастазы в лимфатические коллекторы II порядка.
По данным K. Sawai и соавт. (1994), 5-летняя выживаемость после выполнения СРРГ при метастазах в N2 составляет 41,8%, что значительно лучше, чем при выполнении СРГ 21,2% (p<0,05). Схожие результаты о преимуществах выполнения расширенных операций в различных модификациях над стандартными опубликованы в работах из других клиник Японии.
С учетом накопленного опыта ведущих клиник, занимающихся проблемой хирургического лечения РЖ, в плане значительного улучшения отдаленных результатов лечения при удовлетворительных непосредственных результатах в Японии объем лимфодиссекции D2 считается стандартным.
Несмотря на значительные успехи развития хирургического лечения РЖ в Японии, европейские и американские хирургические школы к началу 90-х годов находились лишь на этапе отработки идеологии и методологии расширенных операций. Однако последовательность в работах японских исследователей, отсутствие достоверного улучшения отдаленных результатов при использовании различных вариантов комбинированного лечения с неоадъювантной и адъювантной химиотерапией явились промоторами для активизации хирургической тактики лечения РЖ.
Одним из наиболее достоверных исследований результатов расширенной лимфодиссекции с большой репрезентативной выборкой является анализ, выполненный F. Paccelli и соавт. (1993). На своем проспективном материале авторы отметили улучшение отдаленных результатов лечения при выполнении расширенных операций с D2-D3 лимфодиссекцией (табл. 5).
| Таблица 5. Результаты 5-летней выживаемости (в %) в зависимости от стадии расширенных операций с D1 и D2-D3 |
| Объем лимфодиссекции |
Число пациентов |
Стадия I |
Стадия II |
Стадия III
(p=0,02) |
Общая
(p=0,01) |
| D1 |
121 |
82 |
58 |
30 |
50 |
| D2-D3 |
117 |
86 |
66 |
49 |
65 |
Схожие результаты были получены Немецкой группой по изучению рака желудка (German Gastric Cancer Study Group) в проспективном исследовании, включавшем 1654 пациента (табл. 6).
| Таблица 6. Результаты 5-летней выживаемости (в %) расширенных операций с D1 и D2 лимфодиссекцией в зависимости от стадии |
| Объем лимфодиссекции |
Число пациентов |
Стадия IA |
Стадия IB |
Стадия II
(p<0,001) |
Стадия IIIA
(p=0,03) |
Стадия IIIB
(p=NS) |
| D1 |
558 |
87 |
72 |
27 |
25 |
28 |
| D2 |
1096 |
86 |
69 |
55 |
38 |
18 |
Согласно терминологии авторов, при РЖ перигастральная лимфодиссекция D1 обозначается как ограниченная лимфодиссекция, тогда как расширенная лимфодиссекция D2 обозначается как полная, либо радикальная. Критерием выполнения радикальной расширенной операции, по мнению авторов, является удаление более чем 25 лимфатических узлов. Следует отметить, что, на наш взгляд, числовая характеристика выполнения расширенной лимфодиссекции может применяться при характеристике вмешательства, однако не должна определять характер операции.
Согласно материалам исследования немецких авторов, был сделан вывод об эффективности расширенной лимфодиссекции у пациентов II и IIIA стадий. Однако при массивном прорастании серозной оболочки и метастазах в лимфоколлекторы N2 расширенная лимфодиссекция не улучшает отдаленных результатов лечения.
Далее...
Написать комментарий
| 
