|
К.Ю. Мухин
Кафедра нервных болезней педиатрического факультета Российского государственного медицинского университета, Москва
В начало...
(Окончание)
При латеральной ВЭ могут встречаться своеобразные приступы, описанные в англоязычной литературе как <височные синкопы>, а в русскоязычной - как <обморокоподобная форма эпилепсии> (Л.Г. Ерохина). Приступы начинаются с ауры (чаще головокружение) или возникают изолированно. Характерно относительно медленное выключение сознания с последующим <обмяканием> и падением (падение нерезкое!). Возможно легкое тоническое напряжение мышц конечностей, лицевой мускулатуры, появление ороалиментарных или жестовых автоматизмов. По мнению A. Gambardella и соавт. [12], <височные синкопы> чаще развиваются при односторонней ВЭ и появление их свидетельствует о распространении возбуждения на ретикулярную формацию моста, а не о вовлечении другой височной доли, как считалось раньше. Данные приступы следует дифференцировать с обычными синкопами, при которых выявляются провоцирующие факторы (длительное неподвижное вертикальное положение, духота и пр.) и предшествующая приступам липотимия (<дурнота>). Следует отметить, что у многих пациентов клиническое разграничение амигдалогиппокампальной и латеральной ВЭ может быть весьма затруднено ввиду широкой иррадиации возбуждения и сложности выявления первичного очага. Например, некоторые авторы считают, что эпигастральная аура часто наблюдается как при палео-, так и при неокортикальной ВЭ [10, 11].
Клиническая симптоматика приступов при ВЭ может различаться в зависимости от латерализации поражения височной доли. В табл. 4 представлены симптомы, имеющие значение для выявления латерализации эпилептогенного очага.
| Таблица 4.Признаки латерализации при ВЭ |
| Латерализация |
Kлинические признаки |
| Гомолатерально очагу |
Kистевые автоматизмы |
| Kонтралатерально очагу |
Дистоническая установка кисти, адверсия головы |
| Доминантная гемисфера |
Пароксизмальная сенсорная афазия,постприступная афазия,постприступная спутанность сознания |
| Субдоминантная гемисфера |
Неполное выключение сознания во время приступа, сохранность речи во время приступа |
Некоторые авторы выделяют вариант битемпоральной ВЭ. Патогенетически следует различать две разновидности данного синдрома. Возможно одномоментное поражение обоих гиппокампов, например вследствие родовой травмы, нейроинфекции или при длительных ФС. Двусторонний МВС (симметричный или асимметричный) констатируется в 40-72% из всех случаев МВС у детей. Однако существует и иной механизм. По мере развития амигдалогиппокампальной ВЭ с поражением одного гиппокампа происходит формирование <зеркального очага> в соседнем гиппокампе вследствие постоянной <бомбардировки> через комиссуральные волокна. При этом на ЭЭГ с течением времени появляются независимые региональные (битемпоральные) очаги. Важным клиническим симптомом формирования битемпорального поражения служит исчезновение ауры у больных, которые ранее ее ощущали. При двустороннем поражении гиппокампа происходит нарушение кратковременной памяти. При этом больной отмечает, что в детстве у него была аура перед приступом, а сейчас ее нет (не сохраняется в памяти). Таким образом, важно, что потеря ощущения ауры с возрастом свидетельствует не об улучшении течения, а наоборот, о прогрессировании заболевания [11]. С вовлечением обеих височных долей резко снижается память, больные начинают <вязнуть>, т.е. появляются психопатологические особенности, характерные для ВЭ [3].
Провоцирующие факторы. Провоцирующие приступы факторы выявляются достаточно редко. Однако до 1/3 женщин, страдающих ВЭ, отмечают учащение приступов в перименструальном периоде.
Неврологический статус. Результаты клинического обследования зависят от этиологии ВЭ. При обширном органическом поражении височных долей (порэнцефалические кисты, опухоли) возможно появление контралатеральных симптомов выпадения (гемипарез). При неврологическом обследовании детей, страдающих амигдалогиппокампальной ВЭ с МВС, нередко обнаруживаются микроочаговые симптомы контралатерально очагу (недостаточность функции VII и XII пар черепных нервов по центральному типу, оживление сухожильных рефлексов, появление патологических рефлексов, легкие координаторные расстройства и пр.). Однако возможно и отсутствие каких-либо изменений.
С возрастом при персистировании приступов у большинства (до 80%) пациентов выявляются стойкие нарушения психики, обусловленные вовлечением обеих височных долей и прежде всего лимбической системы. Отмечаются интеллектуально-мнестические или эмоционально-личностные расстройства. Типичны постоянная забывчивость, трудности запоминания нового материала. Мышление замедлено и отличается чрезмерной вязкостью, фиксацией на одной и той же мысли, обстоятельностью. Снижается уровень обобщения, абстрактного мышления, при этом интеллект может оставаться сохранным. Преобладает тугоподвижность, медлительность, ригидность психических процессов; застойность эмоциональных переживаний, особенно отрицательного аффекта, со злобной раздражительностью или депрессивной слезливостью и истощаемостью. Прежде подобные психические нарушения при эпилепсии обозначались как <глишроидия>. Сохранность интеллекта при ВЭ зависит главным образом от характера структурных изменений в мозге.
Для больных ВЭ типично появление разнообразных нейроэндокринных расстройств, прежде всего в сексуальной сфере. Проведенные в нашей клинике исследования показали, что частота сексуальных нарушений у мужчин с ВЭ составляет 71% [1]. Сексуальные нарушения проявлялись гипосексуальностью, гиперсексуальностью и нарушениями эякуляции (табл.5). Как у мужчин, так и у женщин доминирующим нарушением была гипосексуальность. Задержка пубертатного развития констатирована у 48% подростков с ВЭ. Отмечены высокая частота нарушений
менструального цикла (до 1/3 больных) и развитие
поликистоза яичников при ВЭ у женщин. Фертильность снижается у 31% пациентов ВЭ. В отдельных
публикациях сообщается о возможности развития гипотиреоза, остеопороза и гиперпролактинемического синдрома.
| Таблица 5. Частота сексуальных нарушений у мужчин с ВЭ (в %) |
| Автор и год публикации |
Все сексуальные нарушения |
Гипосексуальность |
Гиперсексуальность |
Сексуальные девиации |
Расстройства эякуляции |
Задержка пубертатного развития |
| Taylor, 1969 |
72 |
55 |
1 |
16 |
- |
- |
| Shukla и соавт., 1979 |
66 |
63 |
3 |
0 |
- |
- |
| Herzog и соавт., 1986 |
70 |
60 |
5 |
5 |
- |
- |
| K.Ю. Мухин, 1989 |
71 |
55 |
6,5 |
0 |
9,5 |
48 |
Электроэнцефалографическое исследование. Рутинная межприступная электроэнцефалография при ВЭ имеет невысокую значимость, так как у многих (до 40%) пациентов ЭЭГ может не отличаться от нормы. При исследовании ЭЭГ в межприступном периоде описаны следующие патологические изменения: пики, острые волны или пик-волновая активность, возникающая регионально, чаще в передневисочных отведениях или битемпорально; региональное височное замедление (ритмическое или продолженное); замедление основной активности фоновой записи.
В ряде случаев, особенно у детей, отмечается генерализованная пик-волновая активность с частотой 2,5-3 Гц [8].
У большинства пациентов с течением времени эпилептическая активность проявляется битемпорально у 25-33% больных в виде комплексов острая - медленная волна, возникающих синхронно или независимо [11, 16]. До 10% больных ВЭ могут иметь на ЭЭГ экстратемпоральный (обычно лобный) фокус при отсутствии изменений в височных отведениях. В этих случаях определение точной локализации или даже латерализации первичного эпилептогенного очага представляет значительные сложности.
Во время приступа на ЭЭГ патологические изменения выявляются в 95% случаев, исключая запись во время изолированных аур или коротких простых парциальных приступов. Характерно появление низкоамплитудной быстрой (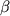 ) активности или продолженного замедления - регионально в височных отведениях или битемпорально. В последнем случае латерализационное значение может иметь лишь более высокая амплитуда медленных волн на стороне очага [16]. У 50% больных ВЭ во время приступа констатируется периодическое ритмическое моно- или битемпоральное замедление в ) активности или продолженного замедления - регионально в височных отведениях или битемпорально. В последнем случае латерализационное значение может иметь лишь более высокая амплитуда медленных волн на стороне очага [16]. У 50% больных ВЭ во время приступа констатируется периодическое ритмическое моно- или битемпоральное замедление в 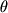 -диапазоне (5-7 Гц) с последующим переходом в продолженное региональное замедление в -диапазоне (5-7 Гц) с последующим переходом в продолженное региональное замедление в 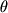 -ритме [11]. Для выявления очага, локализованного в медиобазальных отделах височных долей, предпочтительнее применение инвазивных сфеноидальных и назофарингеальных электродов либо проведение электрокортикографии (отбор кандидатов для хирургического вмешательства). Существенное значение для выявления патологической активности может иметь проба с депривацией сна. Другие провокационные пробы менее значимы. Около 10% больных обнаруживают пик-волновую активность исключительно при записи ЭЭГ во сне. -ритме [11]. Для выявления очага, локализованного в медиобазальных отделах височных долей, предпочтительнее применение инвазивных сфеноидальных и назофарингеальных электродов либо проведение электрокортикографии (отбор кандидатов для хирургического вмешательства). Существенное значение для выявления патологической активности может иметь проба с депривацией сна. Другие провокационные пробы менее значимы. Около 10% больных обнаруживают пик-волновую активность исключительно при записи ЭЭГ во сне.
Нейрорадиологическое исследование имеет важное значение в диагностике ВЭ. В среднем при данной форме эпилепсии у 40% пациентов (а в детской популяции таких больных до 60%) обнаруживаются различные макроструктурные нарушения в головном мозге. По мнению J. Engel [11], структурные изменения при ВЭ, визуализированные по данным МРТ, проявляются уменьшением гиппокампа, размеров вовлеченной височной доли, расширением височного рога бокового желудочка. Медиальный височный склероз - наиболее частая находка при МРТ. Нередко отмечаются также снижение дифференцировки серого и белого вещества коры головного мозга, расширение борозд, вентрикуломегалия, фокальные кортикальные дисплазии, глиомы и пр. (табл. 6). При ПЭТ констатируется гипометаболизм в височной доле, обычно с вовлечением таламуса и базальных ганглиев ипсилатерально [20]. Нейрорадиологическое исследование имеет важнейшее значение для решения вопроса о хирургическом лечении и во многом определяет прогноз заболевания.
| Таблица 6. Патологические находки у больных ВЭ, подвергшихся хирургическому вмешательству (по L.Williams и соавт., 1987 [19], с изменениями) |
| Патологические находки |
Частота, % |
| МВС |
38 |
| Атрофия височной доли |
9 |
| Опухоли |
9 |
| Сосудистые мальформации |
6 |
| Другие (порэнцефалические кисты, кортикальные дисплазии) |
18 |
Лечение. Лечение ВЭ представляет сложную задачу. Уменьшение частоты приступов и достижение ремиссии - важная, но не единственная его задача. Необходимо также обеспечить больным социальную, трудовую и семейную адаптацию, т.е. повысить качество их жизни. Базовыми препаратами в лечении ВЭ (при моно- или политерапии) признаны карбамазепин, фенитоин, вальпроаты и барбитураты, резервными - ламотриджин и бензодиазепины. Препаратом первого выбора во всех случаях является карбамазепин. Вначале проводится монотерапия. Стартовая суточная доза карбамазепина составляет 10 мг/кг, постепенно ее увеличивают до 20 мг/кг в сутки, а в случае недостаточной эффективности - до 30 мг/кг в сутки. При удовлетворительной переносимости возможно дальнейшее повышение дозы до появления положительного эффекта или первых признаков интоксикации; при этом концентрация карбамазепина в крови является важным, но не определяющим дозу препарата фактором.
Если эффекта нет, следует отказаться от применения карбамазепинов, назначив вместо них гидантоины (дифенин) или вальпроаты (депакин). Дозы дифенина при лечении ВЭ составляют 8-15 мг/кг в сутки. При преобладании вторично-генерализованных судорожных приступов возможна монотерапия вальпроатами - депакином в дозе 50-100 мг/кг в сутки. По мнению ряда авторов, при парциальных приступах с вторичной генерализацией эффективность вальпроатов выше, чем дифенина, и депакин является препаратом второго (после карбамазепина) выбора. Кроме того, дифенин значительно токсичнее депакина, особенно в отношении когнитивных функций. В связи с этим мы предлагаем следующую последовательность назначения антиэпилептических препаратов при ВЭ, исходя из принципов эффективности и толерантности: 1) карбамазепин; 2) вальпроаты; 3) фенитоин; 4) барбитураты; 5) политерапия (с использованием базовых АЭП, а также ламотриджина и бензодиазепинов).
Сравнительный анализ результативности монотерапии при СПП у больных ВЭ (M. Mikat и G. Holmes, 1993) показал максимальную эффективность карбамазепина - 43%, эффект фенитоина составляет 26%, фенобарбитала - 16%, примидона - 15%, вальпроата натрия - 9%. При парциальных приступах с вторичной генерализацией большинство авторов отмечают примерно одинаковую эффективность всех основных антиэпилептических препаратов. В некоторых исследованиях подчеркивается особая эффективность примидона (гексамидин) и вальпроатов (депакин) при вторично-генерализованных приступах. Следует отметить, что при ВЭ терапевтический эффект, как правило, достигается лишь при назначении антиэпилептических препаратов в высоких дозах.
В случае отсутствия эффекта от монотерапии возможно применение политерапии с использованием любых комбинаций базовых и резервных антиэпилептических препаратов. По нашему мнению, наиболее эффективны комбинации финлепсин + депакин и финлепсин + ламиктал. Снижение частоты приступов может быть достигнуто при сочетании фенобарбитала с дифенином, однако эта комбинация вызывает значительное снижение когнитивных функций и применяется в педиатрической практике в исключительно редких случаях. В дополнение к базовой антиконвульсантной терапии могут применяться половые гормоны, особенно эффективные при менструальной эпилепсии, в частности оксипрогестерона капронат (12,5% раствор) - 1-2 мл внутримышечно однократно на 20-22-й день менструального цикла, 5-8 инъекций на курс [1].
При абсолютной резистентности приступов к антиэпилептическим препаратам проводится нейрохирургическое вмешательство. При этом необходим строгий отбор пациентов и тщательное предоперационное обследование. Показаниями к оперативному вмешательству являются резистентность приступов к различным противоэпилептическим препаратам в максимально переносимых дозах, частые тяжелые приступы, приводящие к социальной дезадаптации пациентов, наличие четко локализованного эпилептогенного очага. Оперативное лечение не рекомендуется при тяжелом соматическом статусе больного и наличии выраженных психических и интеллектуально-мнестических расстройств. Предхирургическое обследование пациентов, которое может проводиться лишь
в высокоспециализированных клиниках, крайне дорого. Оно включает применение всех доступных методов нейровизуализации, видео-ЭЭГ-мониторинга, электрокортикографии, тестов для выявления доминантности полушария.
Цель операции - удаление эпилептогенного очага и предотвращение дальнейшей <эпилептизации> мозга. Височная лобэктомия применяется уже много десятилетий и обычно включает удаление передних и медиобазальных отделов височной доли, ункуса, базолатеральной амигдалы [20]. Применяется также селективная амигдало- и гиппокампотомия. Определенный эффект дает стереотаксическая билатеральная амигдалотомия. Из послеоперационных осложнений возможно развитие гемипареза, афазии, алексии, амавроза, мнестических расстройств, а также синдрома Клювера - Бьюси (агнозия, повышенная оральная активность, гиперсексуальность, потеря чувства стыдливости и чувства страха). Согласно обобщенным данным литературы, хирургическое лечение ВЭ во многих случаях является обнадеживающим. Существенное урежение приступов после операции достигается у 60-70% больных, включая полное их исчезновение в 30-50% случаев. У ряда больных отмечается положительное влияние операции и на интеллектуально-мнестические функции с улучшением их социальной адаптации.
Прогноз при ВЭ всегда серьезен и во многом зависит от характера поражения головного мозга. Несмотря на применение всех современных антиэпилептических препаратов в высоких дозах, медикаментозная ремиссия при ВЭ достигается не более чем
у 1/3 больных. В остальных случаях приступы персистируют во взрослом возрасте и могут нарастать интеллектуально-мнестические расстройства, значительно затрудняющие социальную адаптацию. Такие пациенты нуждаются в нейрохирургическом вмешательстве.
Журнал неврологии и психиатрии N 9-2000, стр.48-57
1. Бадалян Л.О., Темин П.А., Мухин К.Ю. и др. Височная эпилепсия (клиника, диагностика, лечение): Метод. рекомендации. М 1992.
2. Бадалян Л.О., Темин П.А., Мухин К.Ю. и др. Журн невропатол и психиатр 1993; 93: 1: 17-19.
3. Карлов В.А. Журн невропатол и психиатр 1988; 88: 6: 37-41.
4. Никанорова М.Ю. Диагностика и лечение эпилепсии у детей. Под ред. П.А. Темина, М.Ю. Никаноровой. М 1997; 225-234.
5. Чхенкели С.А., Шрамка М. Эпилепсия и ее хирургическое лечение. Братислава 1990; 207-208.
6. Delgado-Escueta A.V., Bascal F.E., Treiman D.M. Ann Neurol 1982; 11: 292-300.
7. Duchowny M.S. Arch Neurol 1987; 44: 911-914.
8. Duncan J.S. Lecture notes for the 5th Epilepsy Teaching Weekend, Oxford. Eds. J.S. Duncan, J.Q. Gill. London 1995; 77-79.
9. Earle K.M., Baldwin M., Penfield W. Arch Neurol 1953; 63: 27-42.
10. Ebner A. Epileptic seizures and syndromes. Ed. P. Wolf. London 1994; 375-382.
11. Engle J. Epileptic seizures and syndromes. Ed. P. Wolf. London 1994; 359-368.
12. Gambardella A., Reutens D.C., Andermann F. et al. Neurology 1994; 44: 1074-1078.
13. Gastaut H., Broughton R. Epileptic Seizures: clinical and electrographic features, diagnosis and treatment. Springfield 1972.
14. Gotman J., Levtova V. Epilepsy Res 1996; 25: 51-57.
15. Holthausen H. Epileptic seizures and syndromes. Ed. P. Wolf. London 1994; 449-467.
16. Kotagal P. The treatment of epilepsy. Ed. E.Wyllie. Philadelphia 1993; 378-392.
17. Meencke H.J., Veith G. Epilepsy surgery. Ed. H.O. Luders. New York 1991; 705-715.
18. So N.K. The treatment of epilepsy. Ed. E. Wyllie. Philadelphia 1993; 369-377.
19. Williams L.B., Thompson E.A., Levis D.V. Neurology 1987; 37: 1255- 1258.
20. Wilson S.J., Saling M.M., Kincade P., Bladin P.F. Epilepsia 1998; 39: 167-174.
Написать комментарий
|

